Pigen har fået konstateret hjernekræft på Rigshospitalets Klinik for Børnekræftscreening. Klinikken er etableret gennem forskningsprojektet STAGING og undersøger genetiske årsager til kræft i barndommen hos børn i hele landet.
Cirka hvert 10. barn, der får kræft, har vist sig at have en medfødt genforandring, som delvist kan forudsige, hvilken type kræft børnene udvikler, og hvornår det sker.
Tidligere har man antaget, at kræft hos børn hovedsageligt opstod tilfældigt, men fundet hos den 15-årige pige uden symptomer understreger kun yderligere genetikkens afgørende betydning.
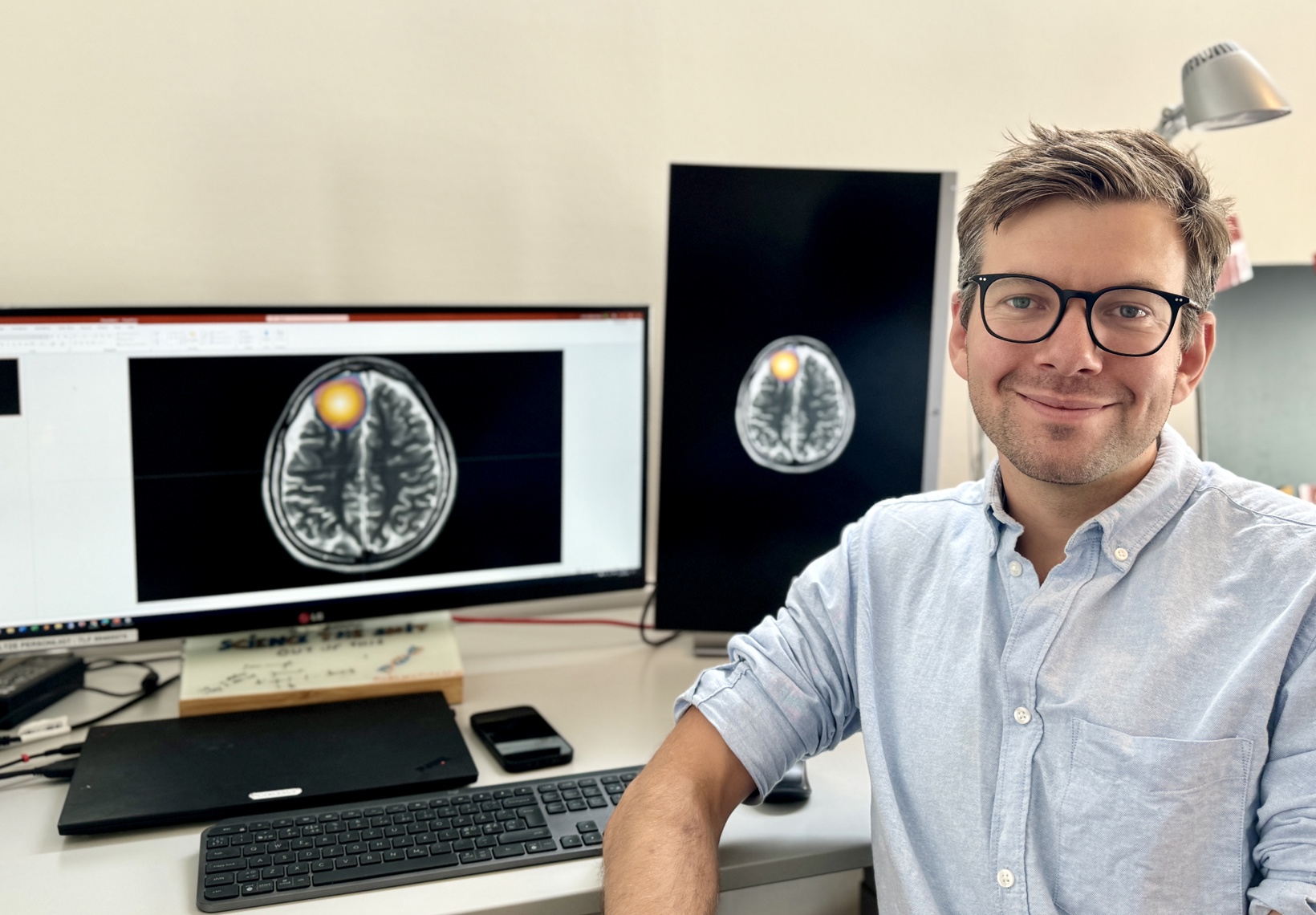
Det er blandt andre Ulrik Stoltze, der forsker i genetik og børnekræft på Rigshospitalet, som står bag den nye screeningsmetode, der fandt tidlig hjernekræft hos pigen, som hedder Julie.
”Julie var faktisk i gang med at blive udredt for noget helt andet, da vi lidt tilfældigt opdager, at lige denne pige har en enorm høj risiko for at få børnekræft,” fortæller Ulrik Stoltze.
Sjælden medfødt genforandring førte til kræftdiagnose
Lægerne opdagede, at Julie havde en sjælden medfødt fejl i genet TP53, en tilstand som lægerne kalder Li-Fraumeni syndrom. Genforandringen betyder, at hun har 100 gange øget risiko for at udvikle kræft som barn.
”Hun bliver sendt til mig i Klinikken for Børnekræftscreening, og vi foretager en helkrops MR-skanning. Qua Julies genetik ved jeg, at der er høj risiko for en ondartet tumor i fx hjernen, så genetikeren i mig blev ikke overrasket over at finde en tumor, men alt andet i mig kunne ikke tro mine egne øjne. Hvordan kunne en ung, rask pige – så sprudlende af liv – have sådan en tumor i sin hjerne?,” forklarer Ulrik Stoltze.
Det var altså slet ikke til at se, da den 15-årige pige, der trådte ind på Rigshospitalet til Ulrik Stoltze, havde en meget stor tumor i hjernen. Den eneste grund til, at man mistænkte, at der kunne findes mulig kræft hos pigen, var den sjældne genforandring Li-Fraumeni syndrom.
”Li-Fraumeni syndrom kan man ikke se klinisk på nogen anden måde end at man får kræft. Man har ikke nødvendigvis familiemedlemmer med kræft, fordi den forårsagende TP53 genforandring kan være nyopstået. Den eneste måde at opdage Li-Fraumeni syndrom, inden kræft opstår, er ved at kortlægge DNA-koden i TP53 genet,” forklarer Ulrik Stoltze.
At Julie fik kortlagt sit TP53 gen og dermed kunne henvises til screening, har sandsynligvis givet hende de bedste mulige forudsætninger for behandling og prognose. Ifølge Ulrik Stoltze er det nemlig velkendt, at tumorer som Julies kan gå fra grad 3 til den værste grad 4, før der opstår symptomer. Hun er lige nu kræftfri, men er i et behandlingsforløb og vil blive fulgt med skanninger.
Den 3-årig kræftsyge pige Vega inspirerede forskere
Tilbage i 2020 fandt lægerne en knude så stor som en melon i maven på en 3-årig pige, der hed Vega. Det viste sig, at Vega havde fremskreden muskelkræft, og efter diagnosen fik hun, som en del af STAGING-projektet, kortlagt sin arvemasse. Ligesom Julie havde hun også en medfødt genforandring i TP53. Trods massiv behandling døde Vega af sin kræft 4 år gammel i juli 2021.
Louise Haack Sandager, som er mor til nu afdøde Vega, udtrykker håb om, at genetisk screening kan hjælpe andre familier i fremtiden. Hun tænker over, om tidlig genetisk testning kunne have gjort en forskel og givet hendes datter en bedre chance for overlevelse.
“Vi finder aldrig ud af, om det ville have gjort en forskel for Vega, men vi ved, at tidlig diagnosticering er afgørende, når det kommer til kræft, så jeg ville ønske, vi havde fået at vide, at Vega havde en genforandring, da hun blev født, så vi kunne have reageret på det”, siger Louise Haack Sandager.
Men hvordan opdager læger børn som Vega, inden de udvikler kræft? Det har Ulrik Stoltze et bud på. Med udgangspunkt i data fra STAGING-projektet har han sammen med forskere på Statens Serum Institut, Kræftens Bekæmpelse og Københavns Universitet vist, at man kan gå tilbage til kræftbørnenes hælblodprøve og finde præcis de medfødte genforandringer, der senere gav dem kræft.
”Det er jo netop prøver, der er taget, inden nogen vidste, at barnet ville ende med at udvikle kræft,” udtaler Ulrik Stoltze.
Gennembruddet kan hjælpe børn med sjældne sygdomme
Metoden har dannet baggrund for projektet PREDiSPOSED, der skal udvikle infrastruktur og viden, der vil gøre befolkningsscreening for alvorlige genetiske tilstande mulig. Projektet er støttet af Børnecancerfonden, men i en anerkendelse af projektets potentiale for en lang række medicinske områder udover børnekræft har projektet også opnået investering fra Innovationsfonden.
”Jeg ser en nær fremtid, hvor børn som Julie og Vega bliver diagnosticeret med udgangspunkt i viden om genomet. Julie repræsenterer begyndelsen på den udvikling. Helt afgørende er dog, at Li-Fraumeni syndrom ikke engang er i top-100 over genetiske tilstande, som giver mest mening at screene raske børn for. Hvilke tilstande man skal screene for, er en beslutning der er videnskabelig, politisk og etisk,” slutter Ulrik Stoltze af.
Børnecancerfonden har samlet støttet projekterne med mere end 16 mio. kr.
Børnecancerfonden og Ulrik Stoltze har fået lov til at omtale fundet af hjernetumoren hos pigen og bruge hendes fornavn. Familien ønsker ikke selv at medvirke.